Zaburzenie osobowości z pogranicza (borderline): Kompleksowy przewodnik po objawach
- Borderline (osobowość chwiejna emocjonalnie, F60.3 w ICD-10) dotyka 1-2% populacji.
- Charakteryzuje się niestabilnością w relacjach, lękiem przed porzuceniem i zaburzeniami tożsamości.
- Kluczowe objawy to impulsywność, samookaleczenia, intensywna chwiejność emocjonalna i chroniczne uczucie pustki.
- Ważne jest odróżnienie BPD od choroby afektywnej dwubiegunowej (ChAD) BPD to zaburzenie osobowości, ChAD to zaburzenie nastroju.
- Leczenie opiera się głównie na psychoterapii (DBT, TS, MBT), farmakoterapia jest wspomagająca.
Czym jest osobowość z pogranicza i dlaczego zrozumienie jej objawów jest kluczowe?
Definicja borderline: Więcej niż tylko "trudny charakter"
Zaburzenie osobowości z pogranicza, często określane jako borderline (BPD), to złożone zaburzenie zdrowia psychicznego, które w żadnym wypadku nie jest jedynie "trudnym charakterem" czy "złą wolą". To głęboko zakorzeniony wzorzec funkcjonowania, który wpływa na każdy aspekt życia osoby. Charakteryzuje się ono przede wszystkim niestabilnością w obszarach relacji międzyludzkich, obrazu siebie, emocji oraz impulsywnością. W klasyfikacji ICD-10, używanej w Polsce, BPD jest nazywane osobowością chwiejną emocjonalnie typu borderline (F60.3). Warto wspomnieć, że nowsze podejście w ICD-11 odchodzi od sztywnych kategorii na rzecz ogólnego zaburzenia osobowości z dominującym wzorcem, w tym przypadku, wzorcem borderline. Rozumienie tego, że BPD to zaburzenie, a nie wybór, jest pierwszym krokiem do empatii i skutecznej pomocy.Statystyki w Polsce: Jak powszechne jest to zaburzenie i kogo dotyka najczęściej?
Zaburzenie osobowości z pogranicza nie jest rzadkością. Szacuje się, że dotyka ono około 1-2% populacji ogólnej. Pierwsze objawy BPD zazwyczaj pojawiają się w okresie późnej adolescencji lub we wczesnej dorosłości, co często zbiega się z burzliwym czasem poszukiwania własnej tożsamości. Historycznie diagnozowano je częściej u kobiet, co mogło wynikać z różnic w prezentacji objawów lub stygmatyzacji. Obecnie jednak obserwuje się tendencję do bardziej równomiernego rozłożenia diagnoz między płciami, co sugeruje, że świadomość i narzędzia diagnostyczne stają się bardziej precyzyjne.
Znaczenie wczesnego rozpoznania objawów dla siebie i dla bliskich
Wczesne rozpoznanie objawów BPD jest absolutnie kluczowe. Pozwala ono na szybsze wdrożenie odpowiedniego leczenia, co znacząco poprawia rokowania i jakość życia osoby zmagającej się z tym zaburzeniem. Niezdiagnozowane i nieleczone BPD może mieć druzgocący wpływ na wiele aspektów funkcjonowania: relacje międzyludzkie stają się burzliwe i niestabilne, kariera zawodowa i edukacja często cierpią z powodu trudności w utrzymaniu stabilności i koncentracji, a zdrowie fizyczne i psychiczne ulega pogorszeniu. Co więcej, cierpi nie tylko osoba z BPD, ale także jej bliscy, którzy często czują się bezradni, zdezorientowani i wyczerpani. Dlatego tak ważne jest, aby nie ignorować sygnałów i szukać profesjonalnej pomocy.

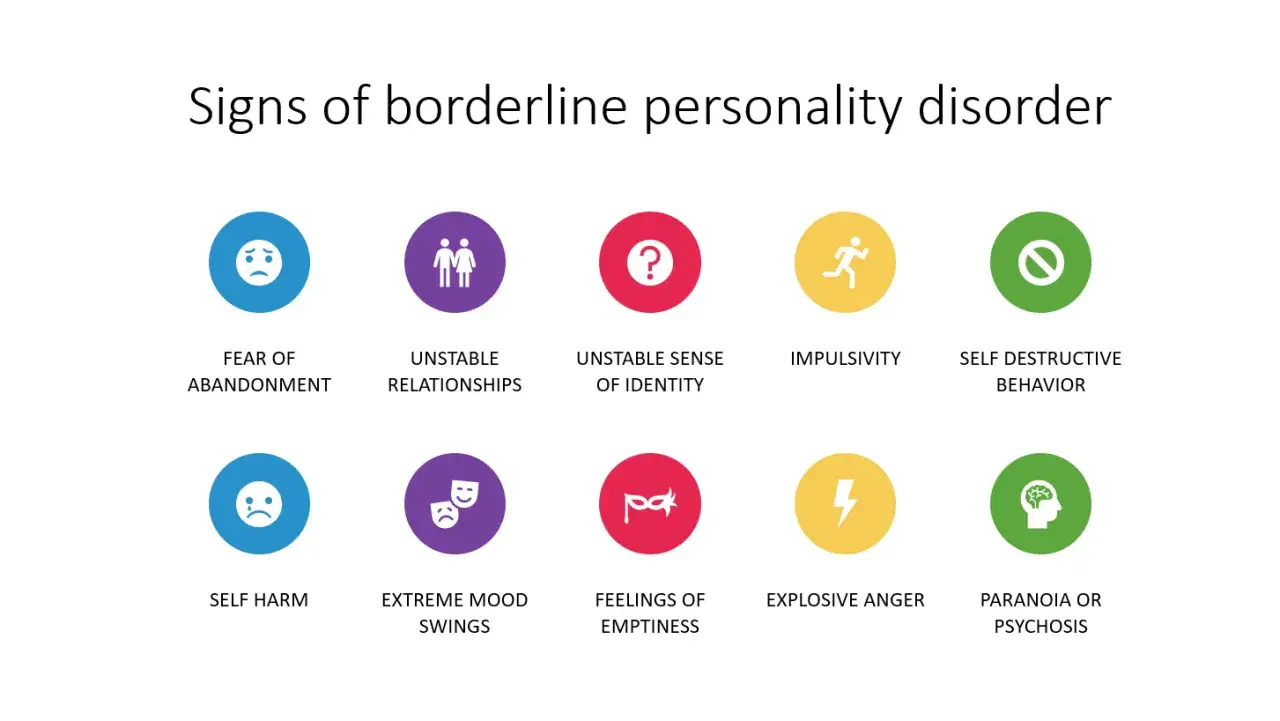
9 kluczowych objawów borderline: Analiza według kryteriów diagnostycznych
Aby postawić diagnozę zaburzenia osobowości z pogranicza, specjaliści opierają się na zestawie kryteriów diagnostycznych. Poniżej szczegółowo omówię 9 kluczowych objawów BPD. Pamiętajmy, że nie wszystkie z nich muszą występować jednocześnie, ale ich znacząca liczba jest niezbędna do postawienia diagnozy. Celem tej sekcji jest zrozumienie, jak te objawy manifestują się w życiu codziennym, a nie samodiagnoza.
1. Paniczny lęk przed porzuceniem: Gdy strach przed samotnością dyktuje zachowanie
Osoby z BPD często doświadczają panicznego lęku przed porzuceniem, zarówno rzeczywistym, jak i wyobrażonym. Ten lęk jest tak silny, że podejmują "desperackie wysiłki, aby uniknąć odrzucenia". Może to objawiać się intensywnymi reakcjami na rozstania, nawet tymczasowe, próbami manipulacji, groźbami samookaleczenia czy samobójstwa, aby zatrzymać drugą osobę, a także nadmiernym przywiązaniem i potrzebą stałej uwagi. Strach przed samotnością jest tak dojmujący, że często prowadzi do irracjonalnych i autodestrukcyjnych zachowań.
2. Niestabilne i burzliwe relacje: Od idealizacji do dewaluacji w mgnieniu oka
Relacje osób z BPD są intensywne, ale niestabilne i burzliwe. Charakteryzuje je zjawisko "naprzemiennej idealizacji i dewaluacji". Oznacza to, że jedna chwila osoba bliska jest postrzegana jako absolutnie idealna, bez skazy, a w następnej, po najmniejszym rozczarowaniu, staje się obiektem nienawiści i pogardy. Te gwałtowne przejścia od skrajnej miłości do skrajnej nienawiści w krótkim czasie są niezwykle wyczerpujące zarówno dla osoby z BPD, jak i dla jej otoczenia, co prowadzi do ogromnych trudności w utrzymaniu stałych i zdrowych więzi.
3. Zaburzony obraz siebie: Nieustanne pytanie "kim jestem?"
Osoby z BPD często borykają się z "niestabilnym obrazem samego siebie". Poczucie własnej wartości jest niezwykle chwiejne, a tożsamość rozmyta. Mogą nieustannie zadawać sobie pytanie "kim jestem?", odczuwać niepewność co do swoich celów życiowych, wartości, a nawet preferencji (w tym seksualnych). Ta wewnętrzna dezorientacja prowadzi do braku spójności i poczucia, że są "nikim" bez zewnętrznego potwierdzenia lub relacji z innymi.
4. Impulsywność, która niszczy: Jak ryzykowne zachowania stają się sposobem na życie
Impulsywność jest kolejnym kluczowym objawem, przejawiającym się w co najmniej dwóch potencjalnie szkodliwych obszarach. Może to być lekkomyślne wydawanie pieniędzy, angażowanie się w ryzykowny seks, nadużywanie substancji psychoaktywnych, lekkomyślna jazda samochodem, czy napadowe objadanie się. Te zachowania często są podejmowane bez zastanowienia nad konsekwencjami, w celu chwilowego ukojenia bólu emocjonalnego lub wypełnienia wewnętrznej pustki, jednak w dłuższej perspektywie stają się autodestrukcyjne i pogłębiają problemy.
5. Samookaleczenia i myśli samobójcze: Bolesny krzyk o pomoc
Jednym z najbardziej alarmujących objawów są "nawracające zachowania samobójcze, groźby, gesty samobójcze lub akty autoagresji (samookaleczenia)". Ważne jest, aby zrozumieć, że często są to bolesne próby radzenia sobie z intensywnym, nie do zniesienia bólem emocjonalnym lub krzyk o pomoc, a niekoniecznie świadoma chęć śmierci. Samookaleczenia mogą dawać chwilową ulgę od emocjonalnego cierpienia, przekierowując uwagę na ból fizyczny. Każda taka sytuacja wymaga natychmiastowej i poważnej uwagi.
6. Huśtawka nastrojów: Emocjonalna reaktywność, która wyczerpuje
Osoby z BPD doświadczają intensywnej chwiejności emocjonalnej. Oznacza to gwałtowne zmiany nastroju, które mogą trwać od kilku godzin do kilku dni i są często reakcją na zewnętrzne wydarzenia. Mogą przechodzić od euforii do głębokiego smutku, od spokoju do intensywnego gniewu w bardzo krótkim czasie. Osoby z BPD przeżywają emocje znacznie intensywniej niż inni, co jest niezwykle wyczerpujące zarówno dla nich samych, jak i dla ich otoczenia.
7. Chroniczne uczucie pustki: Gdy nic nie jest w stanie wypełnić wewnętrznej dziury
"Chroniczne uczucie pustki" to stałe, dojmujące poczucie wewnętrznej pustki i braku sensu. Jest to jeden z najbardziej bolesnych i trudnych do opisania objawów. To uczucie może prowadzić do poszukiwania intensywnych bodźców, ryzykowanych zachowań lub kompulsywnych działań w celu jego tymczasowego wypełnienia. Niestety, nic nie jest w stanie trwale zapełnić tej wewnętrznej "dziury", co prowadzi do frustracji i dalszego cierpienia.
8. Nieadekwatny, intensywny gniew: Trudności z kontrolą, które ranią otoczenie
Osoby z BPD często doświadczają "niestosownego, intensywnego gniewu" oraz mają ogromne trudności w kontrolowaniu złości. Może to objawiać się częstymi wybuchami gniewu, impulsywnymi kłótniami, a nawet udziałem w bójkach. Ten gniew często jest nieproporcjonalny do sytuacji i może być skierowany zarówno na siebie, jak i na bliskich. Trudności z kontrolą złości ranią zarówno osobę z BPD, która później często odczuwa ogromne poczucie winy, jak i jej otoczenie, prowadząc do dalszych konfliktów i problemów w relacjach.
9. Chwilowe odloty: Stres, paranoja i poczucie odrealnienia
W sytuacjach silnego stresu, osoby z BPD mogą doświadczać "przemijających objawów dysocjacyjnych lub paranoidalnych". Objawy dysocjacyjne to poczucie odrealnienia, oddzielenia od własnego ciała, myśli czy uczuć, jakby obserwowało się siebie z zewnątrz. Myśli paranoidalne to krótkotrwałe, urojeniowe przekonania o byciu prześladowanym, obserwowanym czy zagrożonym, które nie mają oparcia w rzeczywistości. Te "chwilowe odloty" są mechanizmem obronnym przed przytłaczającym stresem, ale jednocześnie bardzo dezorientują i wpływają na percepcję rzeczywistości.
To nie tylko wahania nastroju: Jak odróżnić borderline od innych zaburzeń?
Zrozumienie objawów BPD jest kluczowe, ale równie ważne jest odróżnienie go od innych zaburzeń psychicznych, które mogą mieć podobne symptomy. Błędna diagnoza może prowadzić do nieskutecznego leczenia i dalszego cierpienia, dlatego tak istotne jest zwrócenie uwagi na subtelne, ale znaczące różnice.
Borderline a choroba afektywna dwubiegunowa (ChAD): Kluczowe różnice, które musisz znać
Jednym z najczęstszych wyzwań diagnostycznych jest odróżnienie BPD od choroby afektywnej dwubiegunowej (ChAD). Chociaż oba zaburzenia charakteryzują się intensywnymi wahaniami nastroju, ich natura jest fundamentalnie różna. BPD jest zaburzeniem osobowości, co oznacza, że jest to stały, głęboko zakorzeniony wzorzec funkcjonowania, który wpływa na myślenie, odczuwanie i zachowanie osoby w różnych sytuacjach. Wahania nastroju w BPD są zazwyczaj krótkotrwałe, trwają od kilku godzin do kilku dni, i są silnie reaktywne na wydarzenia zewnętrzne, zwłaszcza te związane z relacjami. Z kolei ChAD to zaburzenie nastroju, charakteryzujące się wyraźnymi epizodami manii/hipomanii (podwyższony nastrój, energia) i depresji (obniżony nastrój, brak energii), przedzielonymi okresami względnej stabilności. Epizody te trwają znacznie dłużej tygodnie, a nawet miesiące i często pojawiają się niezależnie od zewnętrznych wydarzeń. W ChAD tożsamość i obraz siebie są zazwyczaj stabilne, w przeciwieństwie do BPD.
Osobowość chwiejna emocjonalnie: Typ impulsywny a typ graniczny w polskiej diagnostyce
W polskiej diagnostyce, zgodnie z klasyfikacją ICD-10, zaburzenie osobowości z pogranicza jest częścią szerszej kategorii "osobowości chwiejnej emocjonalnie" (F60.3), która dzieli się na dwa podtypy: typ impulsywny i typ graniczny (borderline). Typ impulsywny charakteryzuje się przede wszystkim wyraźną skłonnością do działań impulsywnych bez uwzględniania konsekwencji, brakiem kontroli nad emocjami, zwłaszcza gniewem, oraz skłonnością do kłótni i konfliktów. Natomiast typ graniczny, czyli borderline, obejmuje wszystkie te cechy, ale dodatkowo wyróżnia się bardziej złożonym obrazem, w tym niestabilnością obrazu siebie, chronicznym uczuciem pustki, intensywnym lękiem przed porzuceniem oraz nawracającymi zachowaniami autodestrukcyjnymi i samobójczymi. Zrozumienie tych rozróżnień jest ważne dla precyzyjnej diagnozy i planowania leczenia.
Jak objawy borderline wpływają na codzienne życie: Praca, związki i postrzeganie świata
Omówione objawy BPD mają głęboki i często wyniszczający wpływ na codzienne funkcjonowanie. W relacjach międzyludzkich (rodzinnych, partnerskich, przyjacielskich) niestabilność i intensywne wahania emocjonalne prowadzą do ciągłych konfliktów, rozstań i poczucia niezrozumienia. Lęk przed porzuceniem może sabotować nawet najbardziej obiecujące związki. W sferze zawodowej i edukacyjnej trudności z koncentracją, impulsywność, gwałtowne reakcje na stres i niestabilność emocjonalna często uniemożliwiają utrzymanie pracy, ukończenie studiów czy osiągnięcie stabilizacji. Osoby z BPD mogą mieć problem z adaptacją do wymagań, co prowadzi do częstych zmian pracy lub rezygnacji. Postrzeganie siebie i świata jest zniekształcone przez niestabilny obraz siebie, chroniczne uczucie pustki i skłonność do myślenia w kategoriach "wszystko albo nic". To wszystko sprawia, że utrzymanie stabilności i poczucia bezpieczeństwa w życiu jest dla osób z BPD ogromnym wyzwaniem, a każdy dzień może być walką o przetrwanie.

Rozpoznaję te objawy u siebie lub bliskiego i co dalej?
Jeśli po przeczytaniu tego artykułu rozpoznajesz u siebie lub u bliskiej osoby wiele z opisanych objawów, naturalne jest, że pojawiają się pytania i obawy. Chcę podkreślić, że to, co czujesz, jest ważne i zasługuje na uwagę. Jednak kluczowe jest, aby teraz podjąć odpowiednie kroki w kierunku profesjonalnej pomocy.
Dlaczego samodiagnoza w internecie to pułapka i gdzie szukać rzetelnej oceny?
Chociaż internet jest skarbnicą informacji, samodiagnoza oparta wyłącznie na artykułach czy testach online to pułapka. Jest to ryzykowne z wielu powodów: możesz błędnie zinterpretować objawy, co może prowadzić do niepotrzebnego lęku lub, co gorsza, opóźnienia w uzyskaniu profesjonalnej pomocy. Wiele zaburzeń psychicznych ma podobne symptomy, a jedynie wykwalifikowany specjalista jest w stanie postawić rzetelną diagnozę. Rzetelna ocena wymaga kompleksowego badania, które obejmuje szczegółowy wywiad kliniczny, analizę historii życia i ocenę objawów w kontekście kryteriów diagnostycznych. Nie próbuj stawiać diagnozy samodzielnie.Psychiatra, psycholog, psychoterapeuta: Do kogo się udać i jak wygląda proces diagnozy?
W procesie diagnozy i leczenia BPD kluczową rolę odgrywa zespół specjalistów:
- Psychiatra: Jest lekarzem medycyny, który stawia oficjalną diagnozę zaburzeń psychicznych i może przepisywać leki. Jeśli podejrzewasz BPD, to właśnie psychiatra jest osobą, do której należy się zgłosić w pierwszej kolejności w celu oceny.
- Psycholog: Może przeprowadzić diagnozę psychologiczną, ocenić funkcjonowanie poznawcze i emocjonalne oraz udzielić wsparcia psychologicznego.
- Psychoterapeuta: Jest specjalistą, który prowadzi psychoterapię główną formę leczenia BPD.
Pierwszy krok do zmiany: Jakie formy terapii są najskuteczniejsze w leczeniu borderline?
Dobrą wiadomością jest to, że BPD jest zaburzeniem uleczalnym, a odpowiednia terapia może przynieść znaczącą poprawę. Psychoterapia jest główną i najskuteczniejszą formą leczenia. Wśród nurtów, które okazały się szczególnie efektywne w pracy z osobami z BPD, wymienia się:
- Terapię Dialektyczno-Behawioralną (DBT): Jest to terapia stworzona specjalnie dla osób z BPD. Uczy umiejętności radzenia sobie z intensywnymi emocjami, poprawia tolerancję na stres, rozwija umiejętności interpersonalne i uczy uważności.
- Terapię Schematów (TS): Koncentruje się na identyfikacji i zmianie głęboko zakorzenionych, dysfunkcyjnych schematów myślenia i zachowania, które powstały we wczesnym dzieciństwie.
- Terapię Opartą na Mentalizacji (MBT): Pomaga osobom z BPD rozwijać zdolność do rozumienia własnych i cudzych stanów umysłu (myśli, uczuć, intencji), co poprawia jakość relacji i stabilność emocjonalną.
Życie z diagnozą borderline: Czy stabilizacja i odzyskanie kontroli są możliwe?
Diagnoza zaburzenia osobowości z pogranicza może być przytłaczająca, zarówno dla osoby, której dotyczy, jak i dla jej bliskich. Jednak ważne jest, aby podkreślić, że stabilizacja i odzyskanie kontroli nad życiem są absolutnie możliwe. To długa i często wyboista droga, ale z odpowiednim wsparciem i zaangażowaniem, można nauczyć się radzić sobie z objawami i prowadzić satysfakcjonujące życie.
Jak mądrze wspierać osobę z objawami borderline, nie tracąc przy tym siebie?
Wspieranie osoby z BPD jest wyzwaniem, które wymaga ogromnej cierpliwości i zrozumienia. Dla bliskich mam kilka praktycznych rad:
- Edukuj się: Im więcej wiesz o BPD, tym lepiej rozumiesz zachowania bliskiej osoby i mniej bierzesz je do siebie.
- Stawiaj zdrowe granice: To absolutnie kluczowe. Naucz się mówić "nie", dbaj o swoje potrzeby i nie pozwalaj na manipulację. Granice chronią zarówno Ciebie, jak i osobę z BPD.
- Zachęcaj do profesjonalnej pomocy: Twoja rola to wsparcie, nie terapeuta. Konsekwentnie zachęcaj do kontynuowania terapii i leczenia.
- Unikaj współuzależnienia: Nie bierz na siebie odpowiedzialności za emocje i decyzje bliskiej osoby. Pozwól jej ponosić konsekwencje swoich działań, co jest częścią procesu uczenia się.
- Dbaj o własne zdrowie: Wspieranie osoby z BPD jest wyczerpujące. Szukaj własnego wsparcia (np. grup dla rodzin, terapii indywidualnej), dbaj o odpoczynek, swoje pasje i relacje. Tylko wtedy będziesz mieć siłę, by pomagać.
Przeczytaj również: Osobowość zależna: Jak odzyskać niezależność i zacząć żyć?
Nadzieja w terapii: Opowieści o zdrowieniu i budowaniu satysfakcjonującego życia
Chcę zakończyć ten artykuł przesłaniem nadziei. Zaburzenie osobowości z pogranicza, choć trudne, jest uleczalne. Dzięki intensywnej i długoterminowej psychoterapii, takiej jak DBT, TS czy MBT, osoby z BPD mogą nauczyć się skutecznych strategii radzenia sobie z emocjami, poprawić swoje relacje, zbudować stabilny obraz siebie i odzyskać kontrolę nad impulsywnością. Wielu ludzi, którzy otrzymali diagnozę BPD, z czasem osiąga stabilizację, buduje satysfakcjonujące związki, rozwija karierę i prowadzi pełne, wartościowe życie. To wymaga ogromnego zaangażowania, ciężkiej pracy i determinacji, ale rezultaty są tego warte. Historie osób, które odzyskały kontrolę nad swoim życiem i nauczyły się żyć z BPD w konstruktywny sposób, są dowodem na to, że zdrowienie jest realne.
