Osobowość borderline: Kluczowe informacje o zaburzeniu z pogranicza
- Osobowość borderline (BPD) to złożone zaburzenie psychiczne, charakteryzujące się niestabilnością emocjonalną, zaburzonym obrazem siebie i impulsywnością.
- Diagnoza BPD wymaga spełnienia co najmniej pięciu z dziewięciu kryteriów diagnostycznych, takich jak paniczny lęk przed porzuceniem czy niestabilne relacje.
- Objawy BPD obejmują m.in. chroniczne uczucie pustki, zachowania autodestrukcyjne oraz gwałtowne zmiany nastroju.
- Kluczowe jest odróżnienie BPD od innych zaburzeń, np. choroby afektywnej dwubiegunowej, ze względu na różnice w dynamice wahań nastroju.
- Podstawą leczenia jest długoterminowa psychoterapia, zwłaszcza terapia dialektyczno-behawioralna (DBT), a farmakoterapia ma charakter wspomagający.
Czym jest osobowość borderline? Wprowadzenie do świata skrajnych emocji
Nie tylko "huśtawka nastrojów": Definicja zaburzenia z pogranicza
Osobowość borderline (BPD), znana również jako osobowość z pogranicza lub osobowość chwiejna emocjonalnie typu granicznego, to złożone zaburzenie psychiczne, które dotyka około 1-3% populacji ogólnej. W polskiej adaptacji klasyfikacji ICD-10, znajdziemy je pod kodem F60.31. To, co wyróżnia BPD, to przede wszystkim skrajna niestabilność emocjonalna, zaburzony obraz siebie oraz wyraźna impulsywność. Nie mówimy tu o zwykłych, chwilowych wahaniach nastroju, które każdy z nas czasem przeżywa. W przypadku BPD te wahania są znacznie intensywniejsze, częstsze i mają druzgocący wpływ na funkcjonowanie osoby w codziennym życiu, zwłaszcza w relacjach z innymi.Z mojego doświadczenia wynika, że wiele osób błędnie interpretuje BPD jako "złą wolę" lub "manipulację". Nic bardziej mylnego. To głęboko zakorzeniony wzorzec myślenia, odczuwania i zachowania, który sprawia, że świat wydaje się chaotyczny i nieprzewidywalny, a emocje są odczuwane z niezwykłą intensywnością, często poza kontrolą.
Pomiędzy nerwicą a psychozą: Skąd wzięła się nazwa "borderline"?
Nazwa "borderline" ma swoje korzenie w historii psychiatrii i psychologii. Pierwotnie, w pierwszej połowie XX wieku, termin ten odnosił się do pacjentów, którzy zdawali się znajdować "na pograniczu" nerwicy i psychozy. Ich objawy nie pasowały ani do klasycznych zaburzeń nerwicowych (gdzie kontakt z rzeczywistością jest zachowany), ani do psychoz (gdzie kontakt ten jest utracony). Wykazywali pewne cechy obu grup, co utrudniało diagnozę i leczenie.
Z biegiem lat, wraz z rozwojem wiedzy o zaburzeniach psychicznych, rozumienie BPD ewoluowało. Dziś wiemy, że osobowość borderline jest samodzielnym zaburzeniem osobowości, charakteryzującym się specyficznym zestawem kryteriów diagnostycznych. Mimo to, historyczna nazwa pozostała, przypominając o złożoności i wielowymiarowości tego stanu.
Uwarunkowania biologiczne, genetyczne i środowiskowe: Potencjalne przyczyny BPD
Zaburzenie osobowości borderline nie ma jednej, prostej przyczyny. Jest to wynik skomplikowanej interakcji wielu czynników. Badania wskazują na uwarunkowania biologiczne, takie jak predyspozycje genetyczne jeśli ktoś w rodzinie chorował na BPD, ryzyko zachorowania może być większe. Istotną rolę odgrywa również funkcjonowanie mózgu, zwłaszcza obszarów odpowiedzialnych za regulację emocji, kontrolę impulsów i przetwarzanie stresu.
Jednak biologia to tylko część układanki. Czynniki psychologiczne i środowiskowe są równie ważne. Często obserwuje się, że osoby z BPD doświadczyły wczesnych traum, takich jak zaniedbania emocjonalne, przemoc fizyczna lub seksualna w dzieciństwie. Niestabilne środowisko rodzinne, brak spójnego stylu przywiązania czy trudności w nauce skutecznych strategii radzenia sobie z emocjami również mogą przyczyniać się do rozwoju zaburzenia. To właśnie ta złożona mozaika czynników sprawia, że każda osoba z BPD jest unikalna, a podejście terapeutyczne musi być szyte na miarę.

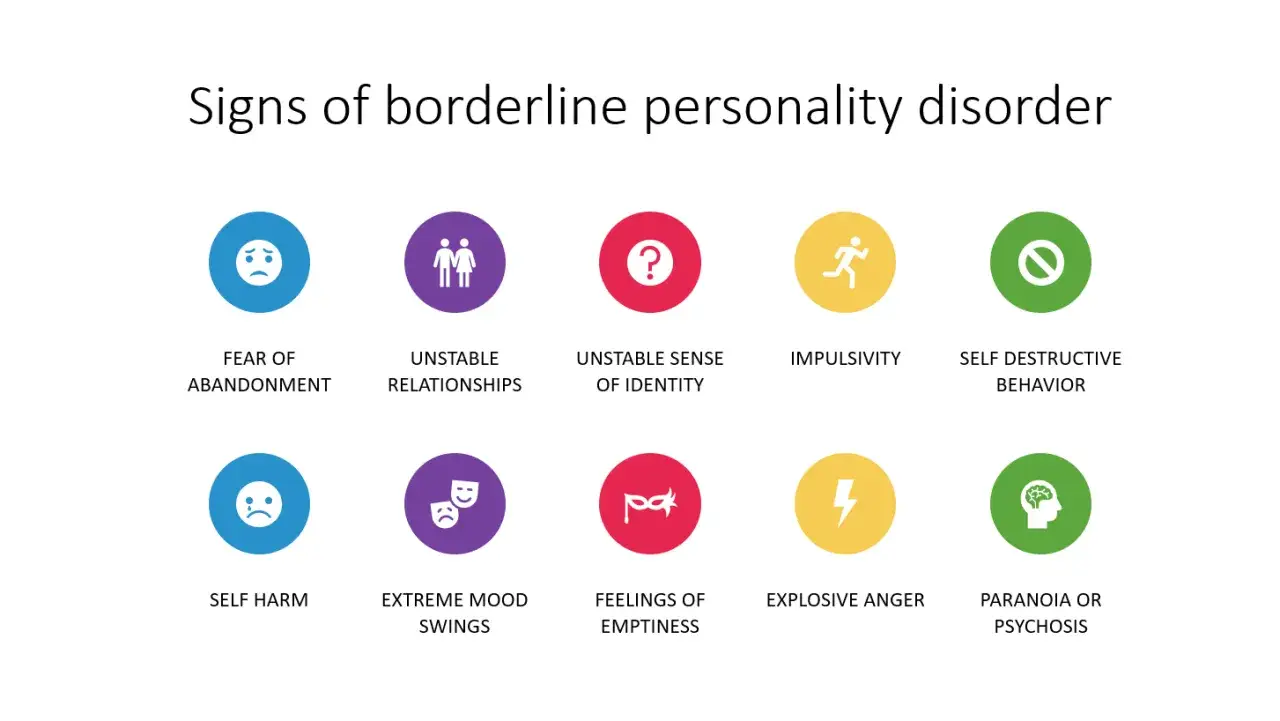
9 kluczowych objawów borderline: Jak rozpoznać zaburzenie według kryteriów diagnostycznych?
Zgodnie z klasyfikacją diagnostyczną DSM-5, aby zdiagnozować osobowość borderline, osoba musi spełniać co najmniej pięć z dziewięciu poniższych kryteriów. Ważne jest, aby pamiętać, że te objawy muszą być trwałe, występować w różnych kontekstach i prowadzić do znaczącego cierpienia lub upośledzenia funkcjonowania. Pamiętajmy, że samodzielna diagnoza jest niemożliwa zawsze potrzebna jest ocena specjalisty.
1. Paniczny lęk przed porzuceniem: "Proszę, nie odchodź!" w praktyce
Osoby z BPD często doświadczają panicznego lęku przed porzuceniem, zarówno rzeczywistym, jak i wyobrażonym. Ten lęk jest tak intensywny, że prowadzi do desperackich wysiłków, aby uniknąć rozstania. Nawet drobne sygnały, takie jak kilkuminutowe spóźnienie bliskiej osoby, SMS bez natychmiastowej odpowiedzi, czy krótka nieobecność, mogą być interpretowane jako zapowiedź odrzucenia i wywoływać skrajne reakcje emocjonalne, od gniewu po głęboki smutek. Widzę, jak ten lęk potrafi zdominować życie, prowadząc do zachowań, które paradoksalnie mogą oddalać bliskich.
2. Niestabilne i burzliwe relacje: Od idealizacji do dewaluacji w mgnieniu oka
Relacje interpersonalne osób z BPD są niezwykle niestabilne i intensywne. Charakterystyczne jest naprzemienne idealizowanie i dewaluowanie innych. Na początku znajomości, osoba z BPD może postrzegać drugą osobę jako idealną, bez skazy, obdarzając ją ogromnym zaufaniem i uwielbieniem. Jednak nawet najmniejsze rozczarowanie, które dla innych byłoby drobnostką, może spowodować gwałtowną zmianę w postrzeganiu z idealnej osoby staje się ona wrogiem, postrzeganym jako zły i krzywdzący. Ten "czarno-biały" sposób myślenia sprawia, że związki są pełne kryzysów emocjonalnych i trudne do utrzymania.
3. Zaburzony obraz siebie: Kim jestem i czego chcę? Problem z tożsamością
Jednym z najbardziej dezorientujących objawów jest niestabilny obraz samego siebie lub poczucie własnego "ja". Osoby z BPD często zadają sobie pytanie: "Kim naprawdę jestem?". To prowadzi do niejasności co do celów życiowych, wartości, preferencji, a nawet tożsamości seksualnej. Mogą często zmieniać zainteresowania, pracę, przyjaciół, a nawet styl ubierania się, próbując odnaleźć swoje "prawdziwe ja". To chroniczne poszukiwanie tożsamości jest niezwykle wyczerpujące i często wiąże się z głębokim poczuciem zagubienia.
4. Impulsywność, która niszczy: Ryzykowne zachowania i ich konsekwencje
Impulsywność w BPD przejawia się w co najmniej dwóch potencjalnie autodestrukcyjnych obszarach. Może to być lekkomyślna jazda samochodem, niebezpieczny seks, kompulsywne wydawanie pieniędzy, nadużywanie substancji psychoaktywnych (alkohol, narkotyki) czy napadowe objadanie się. Te zachowania często pojawiają się jako próba ucieczki od intensywnych, trudnych do zniesienia emocji lub jako sposób na poczucie ulgi, choćby chwilowej. Niestety, konsekwencje tych działań są często bardzo poważne i długoterminowe, pogłębiając problemy życiowe.
5. Zachowania autodestrukcyjne: Samookaleczenia i myśli samobójcze jako krzyk o pomoc
Nawracające zachowania samobójcze, groźby lub samookaleczenia są niestety bardzo częste w BPD. Samookaleczenia, takie jak cięcie się, przypalanie czy uderzanie, często nie są próbą odebrania sobie życia, lecz sposobem na poradzenie sobie z intensywnym bólem emocjonalnym, poczuciem pustki lub lękiem przed odrzuceniem. Fizyczny ból bywa postrzegany jako ulga od cierpienia psychicznego. Myśli samobójcze i groźby mogą być również wołaniem o pomoc, desperacką próbą zwrócenia uwagi na swoje cierpienie i zyskania wsparcia. To niezwykle ważne, aby traktować je poważnie i szukać natychmiastowej pomocy.
6. Emocjonalny rollercoaster: Gwałtowne zmiany nastroju w reakcji na codzienne zdarzenia
Osoby z BPD doświadczają niestabilności afektywnej, czyli wyraźnej reaktywności nastroju. Oznacza to, że gwałtowne zmiany nastroju są bardzo częste i intensywne. W ciągu jednego dnia mogą przechodzić od intensywnego smutku, przez drażliwość, po euforię, a następnie znowu lęk. Te zmiany zazwyczaj trwają kilka godzin, rzadko dłużej niż kilka dni, i są często wywoływane przez bieżące wydarzenia, zwłaszcza te związane z relacjami interpersonalnymi. To jak jazda na emocjonalnym rollercoasterze, z którego trudno wysiąść.
7. Przewlekłe uczucie pustki: Wewnętrzna otchłań, której nic nie może wypełnić
Wiele osób z BPD opisuje chroniczne uczucie pustki stałe poczucie wewnętrznej pustki i braku sensu. To nie jest zwykła nuda, lecz głębokie, bolesne poczucie braku czegoś istotnego w życiu. Mogą próbować wypełnić tę pustkę impulsywnymi zachowaniami, intensywnymi relacjami, używkami, ale ulga jest zazwyczaj krótkotrwała. To uczucie często prowadzi do poszukiwania zewnętrznych bodźców i intensywnych doświadczeń, które mają na chwilę zagłuszyć wewnętrzną otchłań.
8. Nieadekwatny, intensywny gniew: Kiedy złość przejmuje kontrolę
Charakterystyczny dla BPD jest nieadekwatny, intensywny gniew i trudności z jego kontrolowaniem. Nawet drobne frustracje mogą wywołać gwałtowne wybuchy złości, które są nieproporcjonalne do sytuacji. Osoby z BPD mogą często wdawać się w kłótnie, a nawet bójki. Po wybuchu gniewu często pojawia się poczucie winy i wstydu, co jeszcze bardziej pogłębia negatywny obraz siebie. Ten gniew jest często maską dla głębszego bólu, lęku i poczucia bezradności.
9. Ucieczka od rzeczywistości: Objawy dysocjacyjne i myśli paranoidalne pod wpływem stresu
W sytuacjach silnego stresu, osoby z BPD mogą doświadczać przejściowych myśli paranoidalnych lub objawów dysocjacyjnych. Myśli paranoidalne mogą objawiać się jako podejrzenia o złe intencje innych, poczucie bycia śledzonym lub zagrożonym, nawet jeśli brak jest realnych podstaw. Objawy dysocjacyjne to natomiast uczucie odrealnienia (derealizacja świat wydaje się nierealny, jak we śnie) lub depersonalizacji (uczucie oderwania od własnego ciała, myśli, emocji, jakby się było obserwatorem samego siebie). Te stany są mechanizmem obronnym umysłu przed przytłaczającym stresem.

Jak objawy borderline manifestują się w codziennym życiu?
Zrozumienie objawów BPD to jedno, ale zobaczenie, jak wpływają one na codzienne funkcjonowanie, jest kluczowe. Osobowość borderline to nie tylko zestaw kryteriów diagnostycznych, ale przede wszystkim sposób doświadczania świata, który niesie ze sobą ogromne wyzwania w wielu sferach życia.
"Kocham cię, nienawidzę cię": Dynamika w związkach, przyjaźni i rodzinie
Niestabilne i intensywne relacje to jeden z najbardziej widocznych aspektów życia osób z BPD. Wspomniana wcześniej idealizacja i dewaluacja tworzy burzliwą dynamikę, która sprawia, że związki romantyczne, przyjaźnie i relacje rodzinne są pełne wzlotów i upadków. Partnerzy, przyjaciele czy członkowie rodziny mogą czuć się zdezorientowani, kochani w jednej chwili, a nienawidzeni w następnej. Lęk przed porzuceniem prowadzi do nadmiernej clinginess (przywiązania) lub, paradoksalnie, do odpychania bliskich w obawie przed zranieniem. To niezwykle trudne dla wszystkich zaangażowanych stron, a dla osoby z BPD często kończy się samotnością i poczuciem niezrozumienia, pomimo intensywnych prób budowania bliskości.
Trudności w pracy i nauce: Wpływ niestabilności na realizację celów życiowych
Impulsywność, zaburzony obraz siebie i niestabilność emocjonalna mogą znacząco wpływać na karierę zawodową i edukację. Osoby z BPD mogą mieć trudności z utrzymaniem stałej pracy, często zmieniając ją pod wpływem impulsu, frustracji czy konfliktu. Problemy z koncentracją, nagłe zmiany planów życiowych, a także trudności w relacjach z przełożonymi czy współpracownikami, wynikające z intensywnych emocji i lęku przed odrzuceniem, mogą utrudniać osiąganie celów zawodowych i edukacyjnych. Widziałam wiele osób, które pomimo wysokiego potencjału, nie mogły go w pełni wykorzystać z powodu tych wewnętrznych wyzwań.
Nieustanna walka z wewnętrznym krytykiem: Jak BPD wpływa na samoocenę?
Zaburzony obraz siebie, chroniczne uczucie pustki i lęk przed porzuceniem przyczyniają się do ekstremalnie niskiej samooceny i silnego wewnętrznego krytyka. Osoby z BPD często czują się bezwartościowe, wadliwe i niezrozumiane. Ten wewnętrzny głos potrafi być okrutny, nieustannie podważając ich wartość i zdolności. To poczucie bezwartościowości sprawia, że są niezwykle wrażliwe na krytykę, nawet tę konstruktywną, a jednocześnie desperacko poszukują akceptacji i potwierdzenia ze strony innych. To błędne koło, które potęguje cierpienie.
Czy to na pewno borderline? Najczęstsze pomyłki diagnostyczne
Właściwa diagnoza jest fundamentem skutecznego leczenia. Niestety, ze względu na złożoność objawów, BPD bywa mylone z innymi zaburzeniami, co może prowadzić do nieodpowiedniego leczenia i pogłębiania cierpienia. Dlatego tak ważne jest, aby proces diagnostyczny był prowadzony przez doświadczonego specjalistę.
Borderline a choroba afektywna dwubiegunowa (ChAD): Gdzie leży kluczowa różnica?
Jedną z najczęstszych pomyłek diagnostycznych jest mylenie BPD z chorobą afektywną dwubiegunową (ChAD). Obie charakteryzują się wahaniami nastroju, jednak kluczowa różnica leży w dynamice tych wahań. W ChAD epizody depresji i manii/hipomanii są zazwyczaj dłuższe, trwają tygodnie lub miesiące, i są przeplatane okresami remisji, kiedy nastrój jest stabilny. Wahania te często mają charakter endogenny, czyli pojawiają się niezależnie od zewnętrznych wydarzeń.
W przypadku BPD, niestabilność emocjonalna jest bardziej stała i, co ważne, silnie reaktywna na bieżące wydarzenia, zwłaszcza w kontekście relacji interpersonalnych. Zmiany nastroju są gwałtowne, ale zazwyczaj krótkotrwałe (kilka godzin, rzadko kilka dni). Brak jest też wyraźnych, długotrwałych okresów remisji. Rozróżnienie to jest kluczowe, ponieważ leczenie obu zaburzeń różni się znacząco.
Depresja, ADHD, a może złożona trauma? Dlaczego prawidłowa diagnoza jest tak ważna?
BPD często współwystępuje z innymi zaburzeniami psychicznymi, co dodatkowo komplikuje diagnostykę. Może to być depresja, zaburzenia lękowe, zespół nadpobudliwości psychoruchowej (ADHD), zespół stresu pourazowego (PTSD), zwłaszcza złożone PTSD (C-PTSD), czy zaburzenia odżywiania. Czasem objawy BPD mogą być mylone z tymi zaburzeniami, lub wręcz przeciwnie współistniejące zaburzenia mogą maskować BPD.
Dlatego prawidłowa diagnoza jest absolutnie niezbędna. Tylko wtedy można zastosować odpowiednie i skuteczne leczenie, unikając błędnych terapii, które mogą nie tylko nie pomóc, ale wręcz pogorszyć stan pacjenta. Specjalista musi wziąć pod uwagę całościowy obraz funkcjonowania osoby, jej historię życiową i wszystkie objawy, aby postawić trafną diagnozę i zaplanować spersonalizowaną ścieżkę terapeutyczną.
Rozpoznanie to nie wyrok: Co robić, gdy podejrzewasz objawy BPD u siebie lub bliskiej osoby?
Usłyszenie diagnozy zaburzenia osobowości borderline może być przytłaczające, ale pamiętajmy: rozpoznanie to nie wyrok. To pierwszy i najważniejszy krok w kierunku zrozumienia siebie i rozpoczęcia drogi do poprawy jakości życia. Istnieją skuteczne metody leczenia, które pomagają osobom z BPD żyć pełniej i stabilniej.
Pierwszy krok do zmiany: Gdzie szukać profesjonalnej diagnozy w Polsce?
Jeśli podejrzewasz u siebie lub u bliskiej osoby objawy BPD, pierwszym krokiem jest skonsultowanie się z profesjonalistą. W Polsce możesz szukać pomocy u psychiatry lub doświadczonego psychologa klinicznego, który specjalizuje się w diagnostyce zaburzeń osobowości. Warto poszukać specjalistów pracujących w poradniach zdrowia psychicznego (na NFZ) lub w gabinetach prywatnych. Proces diagnostyczny zazwyczaj obejmuje szczegółowy wywiad kliniczny, który pozwala zebrać informacje o historii życia, objawach i funkcjonowaniu, a także może obejmować testy psychologiczne, które pomagają w różnicowaniu z innymi zaburzeniami. To kluczowy moment, by uzyskać fachową ocenę i rozpocząć planowanie leczenia.
Terapia jako fundament leczenia: Jakie podejścia są najskuteczniejsze (DBT, terapia schematów)?
Podstawą leczenia BPD jest długoterminowa psychoterapia. Nie ma jednej magicznej pigułki, która wyleczy zaburzenie osobowości, ale terapia jest niezwykle skuteczna. Za najskuteczniejszą metodę uważa się terapię dialektyczno-behawioralną (DBT), stworzoną specjalnie dla osób z BPD przez Marshę Linehan. DBT uczy umiejętności radzenia sobie z intensywnymi emocjami, poprawy relacji, tolerowania dystresu i bycia uważnym (mindfulness). To kompleksowy program, który często obejmuje indywidualne sesje, trening umiejętności grupowych oraz wsparcie telefoniczne.
Inne skuteczne podejścia to terapia schematów (która koncentruje się na identyfikacji i zmianie głęboko zakorzenionych, dysfunkcyjnych wzorców myślenia i zachowania), terapia oparta na mentalizacji (MBT), która pomaga w rozumieniu własnych i cudzych stanów umysłu, oraz psychoterapia psychodynamiczna. Wybór odpowiedniej terapii zależy od indywidualnych potrzeb i preferencji, ale najważniejsze jest zaangażowanie i regularność.
Przeczytaj również: Osobowość 4D: Co to jest? Odkryj swój kreatywny potencjał!
Czy leki pomagają? Rola farmakoterapii we wspieraniu leczenia borderline
Warto podkreślić, że farmakoterapia w leczeniu BPD ma charakter wspomagający. Oznacza to, że leki nie leczą samego zaburzenia osobowości, ale mogą znacząco poprawić komfort życia, łagodząc niektóre uciążliwe objawy towarzyszące. Psychiatra może przepisać leki na przykład w celu zmniejszenia nasilenia depresji, lęku, impulsywności czy wahań nastroju.
Najczęściej stosowane są leki przeciwdepresyjne (zwłaszcza inhibitory wychwytu zwrotnego serotoniny), stabilizatory nastroju (takie jak lamotrygina czy walproinian) oraz, w niektórych przypadkach, leki przeciwpsychotyczne w niskich dawkach, aby opanować myśli paranoidalne czy silne zaburzenia percepcji. Ważne jest, aby farmakoterapia była zawsze prowadzona pod ścisłą kontrolą lekarza psychiatry i była połączona z psychoterapią, która stanowi trzon leczenia.
