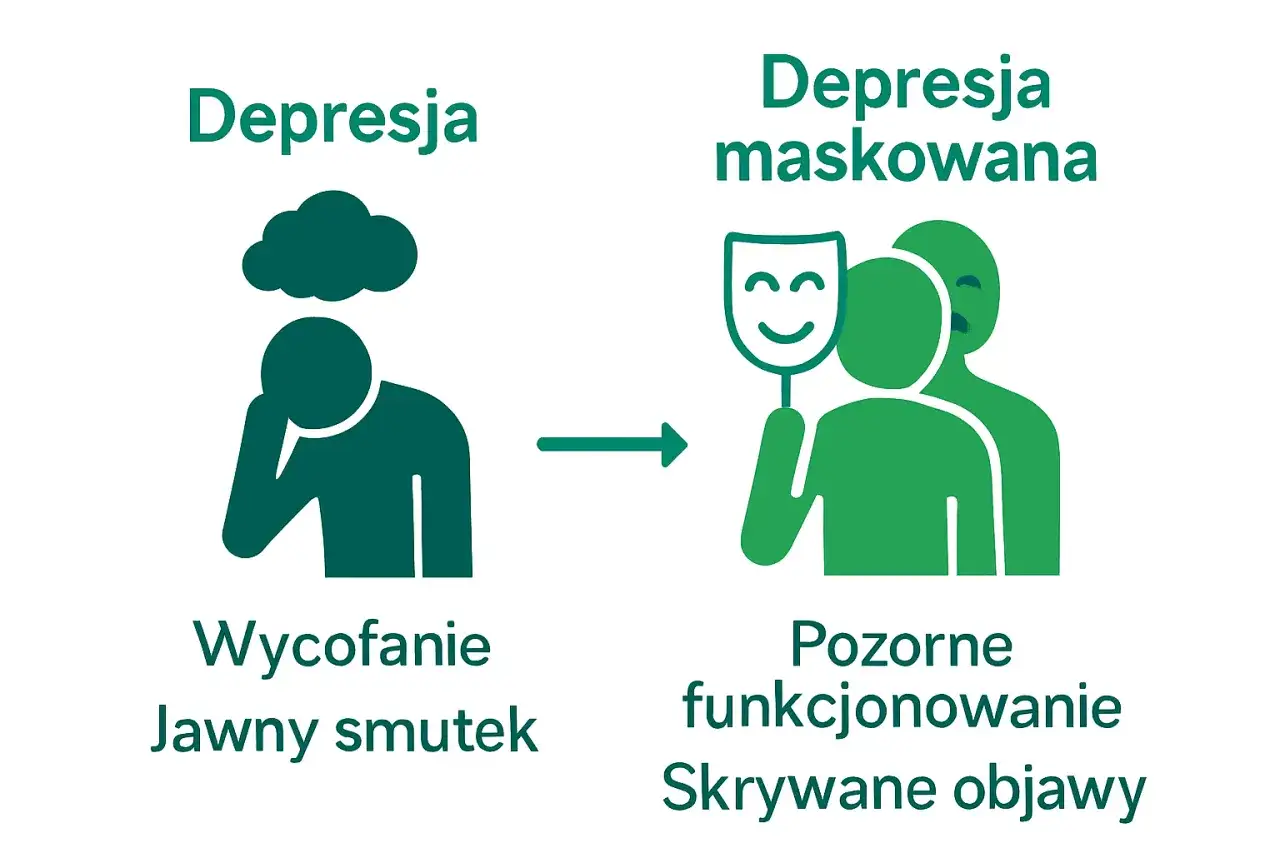
Depresja maskowana to podstępne zaburzenie, które ukrywa się za objawami fizycznymi i behawioralnymi.
- Depresja maskowana charakteryzuje się słabo wyrażonymi lub nieobecnymi klasycznymi objawami depresji.
- Może występować nawet trzykrotnie częściej niż klasyczna depresja, lecz jest rzadziej diagnozowana.
- Na pierwszy plan wysuwają się objawy somatyczne, takie jak przewlekłe bóle głowy, pleców, brzucha, problemy trawienne czy kołatanie serca.
- Częste są również zaburzenia snu (bezsenność lub nadmierna senność) oraz objawy lękowe i natręctwa.
- Depresja może ukrywać się pod maskami behawioralnymi, np. uzależnieniami, pracoholizmem czy drażliwością.
- Skuteczne leczenie obejmuje farmakoterapię (np. SSRI) oraz psychoterapię (poznawczo-behawioralną, psychodynamiczną).
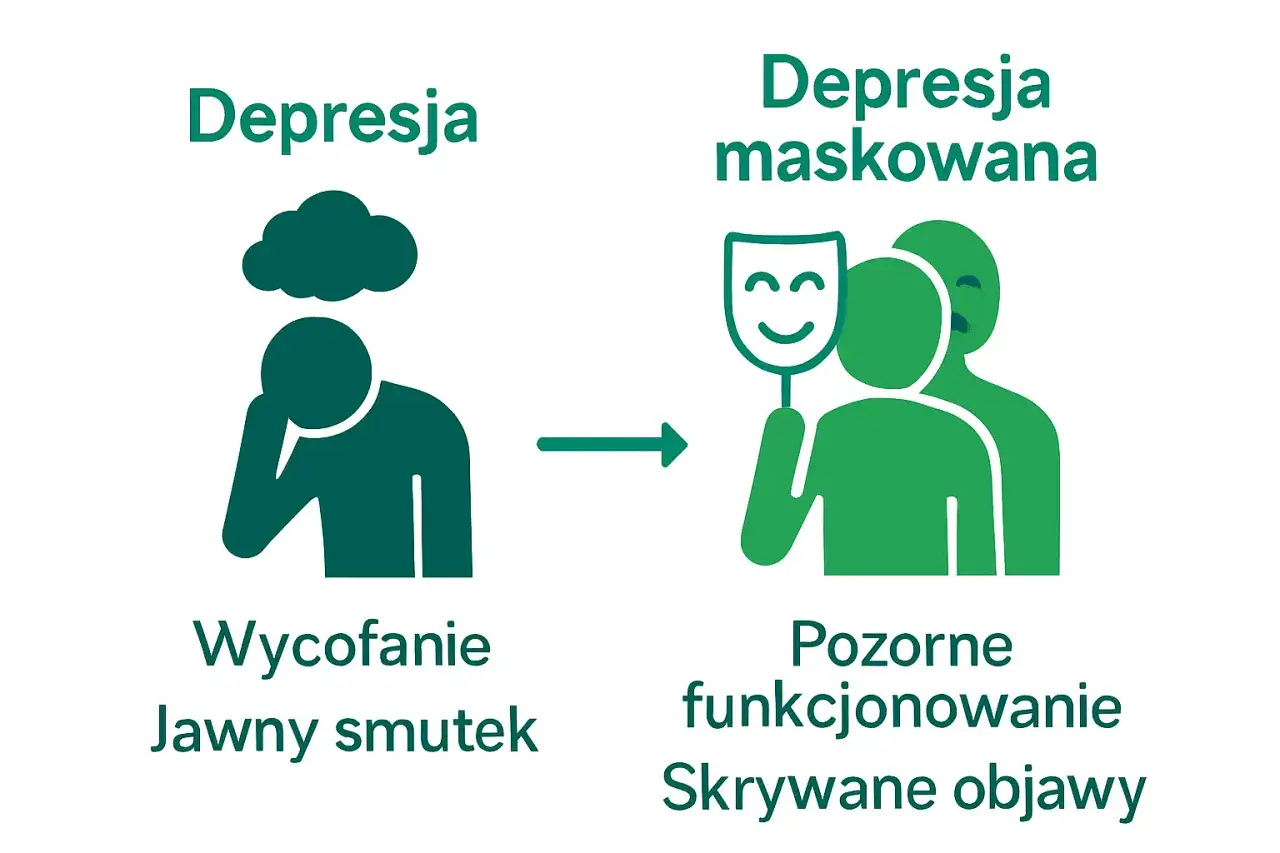
Czym jest depresja maskowana i dlaczego tak trudno ją zauważyć?
Gdy uśmiech staje się maską: Definicja depresji ukrytej
Depresja maskowana, często określana jako depresja ukryta lub atypowa, to forma zaburzenia nastroju, w której klasyczne objawy depresji takie jak głęboki smutek, utrata radości życia (anhedonia) czy spadek energii są słabo wyrażone lub wręcz nieobecne. Zamiast tego, na pierwszy plan wysuwają się inne dolegliwości, które skutecznie "maskują" prawdziwe podłoże problemu. Szacuje się, że depresja maskowana może występować nawet trzykrotnie częściej niż jej klasyczna postać, co czyni ją jednym z najbardziej niedocenianych problemów zdrowia psychicznego. Mimo to, ze względu na trudności diagnostyczne, jest znacznie rzadziej odnotowywana w statystykach, co stwarza poważne wyzwanie dla systemu opieki zdrowotnej.
Niewidzialny wróg: Dlaczego objawy fizyczne dominują nad psychicznymi?
W depresji maskowanej to właśnie objawy somatyczne, czyli fizyczne, wysuwają się na pierwszy plan, podczas gdy te psychiczne pozostają w ukryciu. Dzieje się tak często, ponieważ organizm ludzki, w obliczu długotrwałego stresu lub niemożności wyrażenia trudnych emocji, zaczyna reagować na poziomie ciała. Ból, dyskomfort czy zaburzenia funkcji narządów stają się swoistym "językiem", którym psychika komunikuje swoje cierpienie. To zjawisko sprawia, że pacjenci, zamiast szukać pomocy u psychiatry czy psychologa, przez długi czas wędrują od lekarza do lekarza innej specjalności, próbując znaleźć fizyczną przyczynę swoich dolegliwości. Niestety, w wielu przypadkach badania diagnostyczne nie wykazują żadnych nieprawidłowości, co prowadzi do frustracji i opóźnia postawienie właściwej diagnozy.
Depresja maskowana a klasyczna: Kluczowe różnice, które musisz znać
Kluczowa różnica między depresją maskowaną a klasyczną leży w dominujących objawach. W tradycyjnej depresji pacjent często doświadcza głębokiego smutku, poczucia beznadziei, anhedonii (niezdolności do odczuwania przyjemności) oraz wyraźnego spadku energii. W depresji maskowanej te objawy są minimalne lub całkowicie nieobecne. Zamiast nich pojawiają się przewlekłe dolegliwości fizyczne, zaburzenia snu, lęk czy zmiany w zachowaniu. To sprawia, że diagnoza jest znacznie trudniejsza, a pacjenci często nie łączą swoich fizycznych problemów z kondycją psychiczną. Z mojego doświadczenia wynika, że to właśnie brak typowego smutku jest największą pułapką diagnostyczną, zarówno dla pacjentów, jak i dla lekarzy, którzy nie są specjalistami w dziedzinie zdrowia psychicznego.

Gdy ciało krzyczy, a dusza milczy: Najczęstsze objawy depresji maskowanej
Maska bólowa: Tajemnicze bóle głowy, pleców i brzucha bez medycznej przyczyny
Maski bólowe to jedne z najczęściej spotykanych objawów depresji maskowanej. Pacjenci cierpią na przewlekłe dolegliwości, które często nie znajdują medycznego uzasadnienia w badaniach diagnostycznych. Mogą to być:
- Przewlekłe bóle głowy, w tym migrenowe, które pojawiają się regularnie i są oporne na standardowe leczenie.
- Bóle pleców, mięśni i stawów, często o charakterze rozlanym, bez wyraźnej przyczyny urazowej czy zwyrodnieniowej.
- Bóle brzucha, które mogą naśladować problemy gastryczne, takie jak wrzody czy zapalenie jelit, ale badania nie potwierdzają tych schorzeń.
- Bóle w klatce piersiowej, które potrafią do złudzenia imitować problemy kardiologiczne, prowadząc do licznych wizyt u kardiologa i stresujących badań.
- Neuralgie, czyli nerwobóle, takie jak rwa kulszowa czy nerwobóle nerwu trójdzielnego, które są intensywne i uporczywe, a ich leczenie objawowe często nie przynosi ulgi.
Wszystkie te dolegliwości mają wspólną cechę: badania diagnostyczne zazwyczaj nie wykazują fizycznych przyczyn, co jest frustrujące zarówno dla pacjenta, jak i dla lekarza.
Maska wegetatywna: Kołatanie serca, problemy z brzuchem i świąd skóry jako sygnał alarmowy
Maski wegetatywne i psychosomatyczne to kolejna grupa objawów, które mogą wskazywać na ukrytą depresję. Dotyczą one funkcjonowania układu nerwowego autonomicznego, odpowiedzialnego za procesy niezależne od naszej woli. Pacjenci często skarżą się na:
- Problemy trawienne, takie jak przewlekłe zaparcia, biegunki, nudności, zgaga, czy też zespół jelita drażliwego, które nasilają się w okresach stresu.
- Kołatanie serca i skoki ciśnienia, które mogą być mylone z chorobami serca, mimo prawidłowych wyników EKG czy Holtera.
- Zawroty głowy i uczucie duszności, często prowadzące do paniki i przekonania o poważnej chorobie.
- Świąd skóry, który nie ma podłoża alergicznego ani dermatologicznego, a także nadmierna potliwość.
- Zespół niespokojnych nóg, czyli nieprzyjemne uczucie w nogach, prowadzące do konieczności ich poruszania, zwłaszcza wieczorem i w nocy.
Te objawy bywają niezwykle uporczywe i znacząco obniżają jakość życia, a ich psychosomatyczne podłoże często pozostaje nierozpoznane.
Maska zaburzeń snu: Bezsenność czy nadmierna senność kiedy sen staje się wrogiem?
Zaburzenia rytmów okołodobowych są niezwykle częstym objawem depresji maskowanej. Sen, który powinien być źródłem regeneracji, staje się problemem. Obserwuję dwie główne formy tych zaburzeń:
- Bezsenność, która może objawiać się trudnościami z zasypianiem, częstymi wybudzeniami w nocy, a co najbardziej charakterystyczne dla depresji, wczesnym wybudzaniem się nad ranem i niemożnością ponownego zaśnięcia.
- Z drugiej strony, występuje również nadmierna senność w ciągu dnia, która nie ustępuje nawet po długim odpoczynku. Pacjenci czują się chronicznie zmęczeni, brakuje im energii, a sen nie przynosi oczekiwanej ulgi.
Niezależnie od formy, problemy ze snem znacząco wpływają na codzienne funkcjonowanie, koncentrację i ogólne samopoczucie, tworząc błędne koło zmęczenia i frustracji.
Maska lękowa: Czy Twój niepokój, natręctwa i ataki paniki to w rzeczywistości depresja?
Depresja maskowana często ukrywa się pod płaszczem objawów lękowych, co sprawia, że bywa mylona z nerwicą. Na pierwszy plan mogą wysuwać się:
- Lęk uogólniony, czyli przewlekłe, nieuzasadnione obawy dotyczące różnych aspektów życia.
- Ataki paniki, nagłe i intensywne epizody strachu, którym towarzyszą silne objawy fizyczne, takie jak kołatanie serca, duszności, drżenie czy zawroty głowy.
- Fobie, czyli irracjonalny strach przed określonymi sytuacjami, przedmiotami czy zwierzętami.
- Natręctwa i objawy wskazujące na zaburzenia obsesyjno-kompulsyjne, gdzie pacjent odczuwa przymus wykonywania określonych czynności lub powracające, niechciane myśli.
W takich przypadkach, choć lęk jest dominujący, pod spodem kryje się obniżony nastrój, który nie jest świadomie odczuwany, ale manifestuje się poprzez te właśnie objawy.
Maska behawioralna: Pracoholizm, uzależnienia i drażliwość jako sposób na ucieczkę przed cierpieniem
Maski behawioralne to zmiany w zachowaniu, które stają się sposobem na radzenie sobie z wewnętrznym cierpieniem. Zalicza się do nich:
- Skłonność do uzależnień, takich jak nadużywanie alkoholu, leków uspokajających czy nasennych, które mają na celu stłumienie nieprzyjemnych emocji.
- Zachowania kompulsywne, takie jak zakupoholizm, hazard czy objadanie się, które przynoszą chwilową ulgę, ale na dłuższą metę pogłębiają problem.
- Pracoholizm, czyli nadmierne zaangażowanie w pracę, które staje się ucieczką od problemów osobistych i sposobem na zagłuszenie wewnętrznego dyskomfortu.
- Rozdrażnienie i nerwowość, które są często obserwowane, zwłaszcza u mężczyzn. Zamiast okazywać smutek, który bywa postrzegany jako słabość, osoby te reagują agresją, złością czy frustracją, co jest formą ukrywania cierpienia.
Te zachowania, choć na pierwszy rzut oka mogą wydawać się niezwiązane z depresją, często są wołaniem o pomoc i próbą samoleczenia.

Kto jest najbardziej narażony? Przyczyny i czynniki ryzyka
Rola przewlekłego stresu i traumatycznych doświadczeń
Przewlekły stres i traumatyczne doświadczenia życiowe odgrywają ogromną rolę w rozwoju depresji maskowanej. Kiedy organizm jest długotrwale narażony na wysoki poziom napięcia, a osoba nie potrafi w zdrowy sposób przetworzyć i wyrazić swoich emocji, psychika może reagować somatyzacją. Oznacza to, że stres i ból psychiczny manifestują się w postaci dolegliwości fizycznych. Trauma, zwłaszcza ta nieprzepracowana, może prowadzić do chronicznego stanu pobudzenia układu nerwowego, co z kolei sprzyja pojawianiu się różnorodnych "masek" depresji. To mechanizm obronny, który ma chronić psychikę przed przytłoczeniem, ale jednocześnie uniemożliwia świadome zmierzenie się z problemem.Perfekcjonizm i wysokie wymagania wobec siebie prosta droga do ukrytej depresji?
Cechy osobowościowe, takie jak perfekcjonizm, wysokie wymagania wobec siebie i trudność w akceptacji własnych słabości, mogą znacząco predysponować do rozwoju depresji maskowanej. Osoby perfekcjonistyczne często czują ogromną presję, by zawsze być silnymi, radzić sobie ze wszystkim i nie okazywać słabości. To prowadzi do tłumienia emocji, zwłaszcza tych trudnych, takich jak smutek czy lęk. Zamiast świadomie przeżywać te uczucia, ciało zaczyna reagować, manifestując je w postaci bólu czy innych dolegliwości somatycznych. Taka wewnętrzna presja, połączona z brakiem przestrzeni na wyrażenie autentycznych uczuć, stwarza idealne warunki dla ukrytej depresji.
Czy depresja maskowana jest dziedziczna? Rola czynników genetycznych i biologicznych
Tak jak w przypadku innych zaburzeń nastroju, również w depresji maskowanej czynniki genetyczne i biologiczne mogą odgrywać pewną rolę. Badania wskazują, że dziedziczenie zaburzeń nastroju jest możliwe, co oznacza, że osoby, w których rodzinie występowały przypadki depresji, mogą mieć zwiększoną podatność na jej rozwój, w tym również na formę maskowaną. Nie oznacza to jednak, że geny determinują chorobę w 100%. Są one raczej czynnikiem zwiększającym podatność. Środowisko, styl życia, doświadczenia życiowe i mechanizmy radzenia sobie ze stresem są równie ważne. Interakcja między genetyką a środowiskiem jest kluczowa dla zrozumienia pełnego obrazu powstawania depresji maskowanej.
Od lekarza do lekarza: Wyzwania w diagnozowaniu depresji maskowanej
Dlaczego lekarze pierwszego kontaktu mogą przeoczyć problem?
Diagnoza depresji maskowanej jest niezwykle trudna i często opóźniona, co wynika z jej specyfiki. Pacjenci, skupieni na objawach fizycznych, przez długi czas "wędrują" między specjalistami internistami, kardiologami, neurologami, gastrologami. Każdy z nich leczy objawy somatyczne, ale nie znajduje fizycznej przyczyny problemu. Lekarze pierwszego kontaktu, ze względu na ograniczony czas wizyty i konieczność skupienia się na zgłaszanych dolegliwościach fizycznych, często pomijają kontekst psychiczny. Brak wyraźnych sygnałów psychicznych (takich jak smutek) sprawia, że depresja nie jest brana pod uwagę, a pacjent pozostaje bez właściwej diagnozy i leczenia.
Depresja maskowana czy nerwica? Jak odróżnić te dwa stany?
Depresja maskowana jest często mylona z nerwicą (zaburzeniami lękowymi), co wynika z dominacji objawów lękowych i somatycznych w obu stanach. Kluczową różnicą jest jednak podstawowy nastrój. W nerwicy dominującym uczuciem jest lęk, a nastrój, choć obniżony z powodu lęku, nie jest pierwotnie depresyjny. W depresji maskowanej natomiast, pod lękiem i objawami somatycznymi, kryje się właśnie obniżony nastrój, brak energii i zdolności do odczuwania przyjemności, choć pacjent może nie być tego świadomy. W nerwicy lęk często ma konkretny obiekt lub sytuację, choć może być też uogólniony, podczas gdy w depresji maskowanej lęk jest często niespecyficzny i towarzyszy fizycznym dolegliwościom, będąc wyrazem głębszego cierpienia.
Do jakiego specjalisty się udać i jak przygotować się do wizyty?
W przypadku podejrzenia depresji maskowanej, kluczowe jest udanie się do psychiatry, psychologa lub psychoterapeuty. Psychiatra jest lekarzem i może postawić diagnozę oraz przepisać leki, natomiast psycholog i psychoterapeuta skupią się na terapii rozmową. Aby jak najlepiej przygotować się do wizyty, polecam:
- Spisać wszystkie objawy, zarówno fizyczne (bóle, problemy trawienne, zaburzenia snu), jak i psychiczne (lęk, drażliwość, trudności z koncentracją), nawet jeśli wydają się niepowiązane.
- Przygotować listę wszystkich dotychczasowych badań i konsultacji lekarskich, wraz z ich wynikami.
- Zanotować historię leczenia somatycznego i stosowane leki.
- Zastanowić się nad wszelkimi stresującymi wydarzeniami życiowymi, które miały miejsce w ostatnim czasie (np. utrata pracy, rozstanie, choroba bliskiej osoby).
- Być otwartym na rozmowę o swoich emocjach i samopoczuciu, nawet jeśli wydaje się to trudne.
Taka kompleksowa informacja znacząco ułatwi specjaliście postawienie właściwej diagnozy i zaplanowanie skutecznego leczenia.
Ścieżki do zdrowia: Jak wygląda skuteczne leczenie depresji maskowanej?
Rola psychoterapii: Jak dotrzeć do źródła problemu i zrozumieć swoje emocje?
Psychoterapia odgrywa fundamentalną rolę w leczeniu depresji maskowanej, ponieważ pozwala dotrzeć do psychicznego podłoża dolegliwości, które ukrywają się za maskami. Wśród skutecznych nurtów terapeutycznych wyróżniam szczególnie:
- Terapię poznawczo-behawioralną (CBT), która pomaga zidentyfikować i zmienić negatywne wzorce myślenia oraz zachowania, które przyczyniają się do utrzymywania się objawów. Uczy również zdrowych strategii radzenia sobie ze stresem.
- Terapię psychodynamiczną, która skupia się na zrozumieniu nieświadomych konfliktów i doświadczeń z przeszłości, które mogą wpływać na obecne funkcjonowanie i manifestować się w postaci objawów somatycznych czy lękowych.
Psychoterapia to proces, który umożliwia pacjentowi przepracowanie ukrytych emocji, nauczenie się ich rozpoznawania i wyrażania w konstruktywny sposób, a także rozwijanie zdrowszych mechanizmów radzenia sobie z trudnościami. To nie tylko leczenie objawów, ale przede wszystkim praca nad głębszym zrozumieniem siebie.
Kiedy farmakoterapia jest konieczna? Nowoczesne leki w walce z ukrytą depresją
Farmakoterapia jest często nieodzownym elementem leczenia depresji maskowanej, zwłaszcza gdy objawy są nasilone i znacząco utrudniają codzienne funkcjonowanie. W takich przypadkach leki przeciwdepresyjne, szczególnie te z grupy selektywnych inhibitorów wychwytu zwrotnego serotoniny (SSRI), mogą pomóc w regulacji neuroprzekaźników w mózgu, co prowadzi do zmniejszenia nasilenia objawów fizycznych i lękowych, a także poprawy nastroju. Ważne jest, aby pamiętać, że diagnoza psychiatryczna często jest stawiana dopiero po wykluczeniu innych chorób somatycznych i braku skuteczności leczenia objawowego. Farmakoterapia często działa synergistycznie z psychoterapią, przygotowując pacjenta na bardziej efektywną pracę terapeutyczną i przyspieszając proces zdrowienia. Decyzję o włączeniu leków zawsze podejmuje lekarz psychiatra.
Przeczytaj również: Renta na depresję: Czy ZUS ją przyzna? Poradnik krok po kroku
Wsparcie bliskich i zmiana stylu życia: Co jeszcze możesz zrobić, by sobie pomóc?
Poza profesjonalnym leczeniem, wsparcie społeczne i zmiany w stylu życia są nieocenione w procesie zdrowienia. Bliscy mogą odgrywać kluczową rolę, oferując:
- Słuchanie bez oceniania i bagatelizowania problemów.
- Zachęcanie do kontynuowania leczenia i wizyt u specjalistów.
- Unikanie krytyki i presji, by "wziąć się w garść", co może tylko pogłębić poczucie winy i beznadziei.
Dodatkowo, wprowadzenie zdrowych nawyków do codziennego życia może znacząco wspomóc terapię:
- Regularna aktywność fizyczna, nawet umiarkowana, poprawia nastrój i redukuje stres.
- Zdrowa, zbilansowana dieta wpływa na ogólne samopoczucie i funkcjonowanie organizmu.
- Odpowiednia higiena snu, czyli dbanie o regularny rytm dobowy i komfortowe warunki do spania.
- Techniki relaksacyjne, takie jak medytacja, joga czy ćwiczenia oddechowe, pomagają w radzeniu sobie ze stresem i napięciem.
Pamiętajmy, że powrót do zdrowia to proces, który wymaga cierpliwości i zaangażowania, a każdy krok w kierunku poprawy jest ważny.